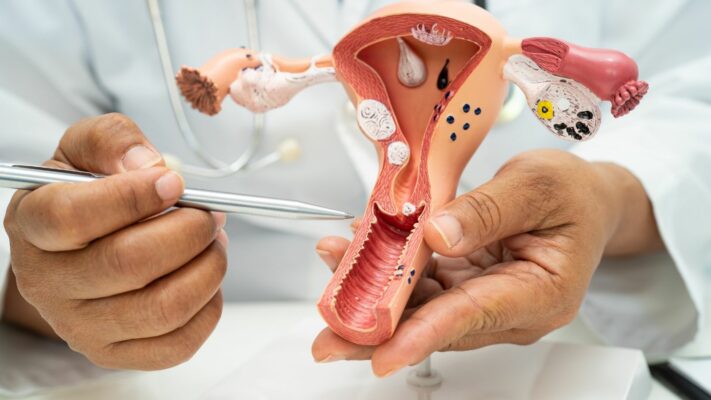
Pelvik taban onarımı ve rejeneratif jinekoloji; gebelik, doğum, menopoz veya genetik faktörlerle zayıflayan kas ve bağ dokusunun cerrahi ya da enerji bazlı teknolojilerle restore edilerek idrar kaçırma, organ sarkması ve vajinal genişleme gibi fonksiyonel kayıpların giderilmesidir. Bu bütüncül tedavi yaklaşımı, sarkan anatomik yapıları (mesane, rahim, bağırsak) orijinal pozisyonuna döndürürken, eş zamanlı olarak genital estetik düzeltmeleri ve doku gençleştirmeyi kapsar. Modern tıbbi protokoller, sadece fiziksel bir onarım sunmakla kalmayıp, kaybedilen cinsel hazzı ve yaşam kalitesini kalıcı olarak geri kazandırmayı hedefler.

Kadın Hastalıkları, Genital Estetik, Tüp Bebek Uzmanı
Eğitim
• Hacettepe Üniversitesi Tıp Fakültesi
• Hacettepe Üniversitesi Histoloji ve Embriyoloji,
Doktora
• Dr. Zekai Tahir Burak Kadın Sağlığı ve Eğitimi Hastanesi, Kadın Hastalıkları ve Doğum Uzmanlığı
Kadın Sağlığı ve Genital Estetik Alanında Uzman ve Deneyimlidir.
Mesleki çalışmalarına Özel Muayenehanesi’nde devam etmektedir.
Pelvik taban nedir ve vücudumuzda hangi kritik görevleri üstlenir?
Pelvik tabanı zihninizde canlandırmak için, leğen kemiğinin (pelvis) alt kısmını tamamen kaplayan, kas, bağ ve fasyalardan örülmüş son derece mukavemetli ve esnek bir hamak hayal etmelisiniz. Bu hamak, vücudumuzun alt kısmında adeta bir güvenlik ağı gibi çalışır. Önde çatı kemiği (pubis), arkada kuyruk sokumu (sakrum) ve yanlarda kalça kemiklerinin çıkıntıları arasında gerili duran bu yapı yerçekimine karşı bitmek bilmeyen bir mücadele verir.
Bu kas grubunun üzerinde, kadın anatomisinin en hayati organları güvenle oturur. Bu organlar şunlardır:
- Mesane (İdrar torbası)
- Uterus (Rahim)
- Rektum (Kalın bağırsağın son kısmı)
- İnce bağırsak kıvrımları
Pelvik taban kasları, sadece bu organları yerinde tutmakla kalmaz, aynı zamanda idrar ve dışkı tutma mekanizmalarını (kontinans) kontrol eden sfinkterleri yönetir. Sağlıklı bir pelvik taban, istirahat halindeyken bile belli bir gerginliğe (tonusa) sahiptir. Biz öksürdüğümüzde, hapşırdığımızda, kahkaha attığımızda veya ağır bir eşya kaldırdığımızda karın içinde oluşan ani basınç artışını karşılamak için refleks olarak kasılır. Bu sayede idrar kaçırmayı önler. Ayrıca cinsel birleşme sırasında hazzın oluşması, orgazmın şiddeti ve vajinal kavrama yeteneği tamamen bu kasların sağlığına ve gücüne bağlıdır. Bu sistemin yönetimi ise oldukça karmaşık bir sinir ağıyla sağlanır. Dolayısıyla burada oluşacak herhangi bir gevşeme veya hasar, bir domino etkisi yaratarak tüm bu fonksiyonları aynı anda bozabilir.
Pelvik taban desteği neden zayıflar ve risk faktörleri nelerdir?
Pek çok hastam, muayene sırasında “Bunu yanlış bir şey yaptığım için mi yaşıyorum?” endişesi taşır. Ancak cevap genellikle hayırdır; bu süreç multifaktöryeldir, yani birden fazla sebebin bir araya gelmesiyle oluşur ve çoğu zaman kontrolümüz dışındaki faktörlere bağlıdır. En büyük ve en yaygın etken şüphesiz gebelik süreci ve vajinal doğumlardır. Gebelik boyunca bebeğin artan ağırlığı ve büyüyen rahim, pelvik taban kaslarına aylar süren bir baskı uygular. Doğum eylemi sırasında ise bebeğin başının doğum kanalından geçişi, pelvik taban kaslarında, bağlarında ve bu kasları yöneten sinirlerde mikro veya makro düzeyde yırtılmalara yol açabilir. Bazen bu etkiler hemen doğum sonrasında görülmez, yıllar sonra menopozla birlikte ortaya çıkar.
Bunun yanı sıra “kronik karın içi basınç artışı” dediğimiz durumlar fasya adını verdiğimiz ve organları yerinde tutan bağ dokusunu zamanla yorar, esnetir ve gevşetir. Tıpkı lastiği sürekli çekilen bir kumaşın zamanla bollaşması gibi düşünebilirsiniz.
Pelvik taban zayıflığına yol açan temel faktörler şunlardır:
- Gebelik
- Vajinal doğum
- İri bebek doğurmak
- Müdahaleli doğum
- Kronik öksürük
- Sürekli ağır kaldırma
- Kronik kabızlık
- Aşırı ıkınma
- Obezite
- Menopoz
- Yaşlanma
- Genetik yatkınlık
- Sigara kullanımı
Özellikle menopoz süreci kritik bir dönemeçtir. Östrojen hormonu azaldığında, dokularımızın sıkılığını ve elastikiyetini sağlayan kolajen üretimi dramatik bir şekilde düşer. Bu da bağ dokusunun zayıflamasına ve mevcut hasarların gün yüzüne çıkmasına neden olur.
Hastalar hangi şikayetlerle başvurur ve pelvik taban bozukluğu belirtileri nelerdir?
Pelvik taban sorunları, kadınların yaşam kalitesini derinden etkileyen ancak çoğu zaman “yaşlılığın doğal bir sonucu” sanılarak veya utanıldığı için dile getirilmeyen gizli bir salgındır. Oysa bu belirtiler vücudun yardım çığlığıdır ve mutlaka dikkate alınmalıdır. En sık karşılaştığımız ve hastayı hekime getiren en belirgin semptom, vajinal bölgede hissedilen dolgunluk ve baskı hissidir. Hastalarımız bunu genellikle “sanki vajinamda bir top varmış gibi” veya “aşağıya doğru bir şeyler çekiliyormuş gibi” şeklinde tarif ederler. Bu his sabahları uykudan kalkıldığında daha hafiftir, ancak gün boyu yerçekiminin etkisiyle, ayakta kaldıkça ve yoruldukça artar; akşamları yatıp dinlenince azalır.
Bunun dışında fonksiyonel sorunlar günlük hayatı zorlaştırır. Eğer ön duvar yani mesane sarkmışsa, idrarla ilgili şikayetler ön plandadır. Arka duvar yani bağırsak sarkmalarında ise dışkılama problemleri baş gösterir. Cinsel yaşamda ise vajinal gevşekliğe bağlı his kaybı hem kadında hem de partnerinde belirgindir.
Yaygın görülen belirtiler şunlardır:
- Vajinal dolgunluk hissi
- Ele gelen kitle
- İdrar kaçırma
- Sık idrara çıkma
- İdrarı tam boşaltamama hissi
- Tekrarlayan idrar yolu enfeksiyonları
- Kabızlık
- Dışkılama güçlüğü
- Parmakla müdahale ihtiyacı
- Vajinal gaz çıkarma
- Cinsel his kaybı
- Ağrılı cinsel ilişki
- Bel ağrısı
- Kasık ağrısı
Tüm bu semptomlar kadının sosyal hayattan izole olmasına, sürekli ped kullanma zorunluluğu hissetmesine, özgüven kaybına ve partneriyle ilişkisinde ciddi sorunlar yaşamasına neden olabilir. Bu nedenle tedavi, sadece fiziksel bir onarım değil aynı zamanda psikolojik ve sosyal bir rehabilitasyon sürecidir.
Tedaviler hakkında detaylı bilgi almak ve randevu oluşturmak için hemen bizimle iletişime geç!
Tanı koyarken hangi yöntemleri kullanıyoruz ve evreleme neden önemlidir?
Doğru ve etkili bir tedavi planı oluşturmanın ilk kuralı, doğru tanıdır. Her hastanın anatomisi, doku kalitesi ve sarkmanın tipi parmak izi gibi kendine özgüdür. Biz klinikte bu durumu en objektif şekilde değerlendirmek ve haritalandırmak için uluslararası standart olan POP-Q (Pelvik Organ Prolapsusu Sınıflandırma Sistemi) yöntemini kullanırız. Bu sistem, sarkmanın derecesini matematiksel bir kesinlikle belirlememizi sağlar.
Muayene sırasında, vajina girişindeki kızlık zarı (himen) halkasını referans noktası yani “sıfır noktası” olarak kabul ederiz. Sarkan organın (mesane, rahim veya rektum) bu noktaya göre nerede durduğunu santimetre cinsinden ölçeriz. Bu ölçüm bize sarkmanın evresini verir ve tedavinin rotasını çizer. Evre 1 çok hafif bir sarkmayı ifade ederken, Evre 4’te vajinanın ve rahmin tamamen dışarı çıktığı (total eversiyon) bir tablo söz konusudur. Genellikle Evre 2 ve üzerindeki sarkmalar hastada semptom verir ve tedavi gerektirir.
Tanı sürecinde kullandığımız yöntemler şunlardır:
- Jinekolojik muayene
- POP-Q evrelemesi
- Öksürük stres testi
- Ultrasonografi
- Ürodinami testi
- Dinamik MR
- Defekografi
Özellikle dışkılama sırasında yapılan dinamik MR görüntülemeleri, muayenede gözden kaçabilen gizli bağırsak fıtıklarını (enterosel) tespit etmekte son derece değerlidir. Bu detaylı analiz, cerrahinin mi yoksa ameliyatsız yöntemlerin mi seçileceğine, eğer cerrahi yapılacaksa hangi tekniğin en iyi sonucu vereceğine karar vermemizi sağlayan en kritik aşamadır.
Ameliyatsız çözümler mümkün mü ve enerji bazlı pelvik taban tedavileri (Lazer, RF) kimler için uygundur?
Pek çok hasta ameliyat fikrinden korkar ve daha az invaziv çözümler arar. Neyse ki gelişen teknoloji sayesinde her pelvik taban sorunu için artık bıçak altına yatmak zorunda değilsiniz. Özellikle erken evre sarkmalarda, vajinal gevşekliğin hafif veya orta düzeyde olduğu durumlarda, idrar kaçırmanın yeni başladığı vakalarda rejeneratif jinekolojinin sunduğu ileri teknoloji imkanlardan faydalanıyoruz. Burada devreye Lazer (Karbondioksit veya Er:YAG), Radyofrekans (RF) ve HIFU (Odaklı Ultrason) gibi enerji bazlı cihazlar girer.
Bu teknolojilerin temel çalışma prensibi “kontrollü termal stimülasyon” yani ısı ile uyarmaktır. Dokuyu belli bir dereceye kadar (genellikle 50-60 derece aralığına) ısıtarak, vücudun kendi doğal iyileşme mekanizmasını tetikleriz. Bu kontrollü ısı, gevşemiş olan mevcut kolajen liflerinin anında kısalıp sıkılaşmasını sağlarken, doku altındaki fibroblast dediğimiz işçi hücreleri uyararak yeni, taze ve genç kolajen üretimini başlatır.
Enerji bazlı tedavilerin avantajları şunlardır:
- Ameliyatsız uygulama
- Anestezi gerektirmemesi
- Ağrısız işlem
- Dikişsiz iyileşme
- Hemen sosyal hayata dönüş
- Cinsel perhiz gerekmemesi
- Yan etki riskinin düşüklüğü
Lazerler özellikle vajinal mukozayı yenileyip kalınlaştırarak menopoza bağlı vajinal kuruluğu giderirken, hafif stres tipi idrar kaçırmayı tedavi etmekte çok etkilidir. Radyofrekans, vajina girişindeki gevşeklikleri toparlayarak cinsel hazzı artırır. HIFU teknolojisi ise ultrason dalgalarını dokunun en derin katmanlarına (kas zarına kadar) odaklayarak ameliyatsız bir “derin doku germe” etkisi yaratır. Bu işlemler genellikle “öğle arası prosedürü” olarak adlandırılır; hasta işlemden çıkar çıkmaz işine veya evine dönebilir.
Vajinal daraltma (Vajinoplasti) ve Perineoplasti ameliyatları neleri değiştirir?
Vajinal genişleme, özellikle zorlu normal doğumlar sonrasında kasların birbirinden ayrılması ve fasyanın yırtılmasıyla oluşur. Bu durum sadece “genişlik” hissi değildir; cinsel hazzı azaltır, vajinadan ses gelmesine neden olur ve sık tekrarlayan enfeksiyonlara zemin hazırlar. Vajinoplasti ameliyatında yaptığımız işlem halk arasında bilindiği gibi sadece “fazla deriyi kesip atmak” değildir. Bu çok daha derin ve fonksiyonel bir onarımdır.
Asıl hedefimiz, vajinanın arka duvarını açarak, derinde birbirinden uzaklaşmış ve zayıflamış olan pelvik taban kaslarını (levator ani) bulmak ve bunları orta hatta yeniden güçlü bir şekilde bir araya getirip sıkılaştırmaktır. Yani içeriden dışarıya doğru, bir binanın temelini güçlendirir gibi sağlam bir onarım yaparız. Mukoza fazlalıklarını da çıkararak vajinal kanalı doğum öncesi darlığına ve sıkılığına kavuştururuz.
Bu ameliyatı sıklıkla “Perineoplasti” ile kombine ederiz. Perine, vajina girişi ile makat arasında kalan o küçük ama önemli bölgedir. Doğum yırtıkları veya kötü iyileşmiş dikiş izleri (epizyotomi skarları) bu bölgenin anatomisini bozar ve vajina ağzının sürekli açık, “ağzı bozuk” bir görünümde kalmasına neden olur.
Vajinoplasti ve perineoplasti ile sağlanan kazanımlar şunlardır:
- Vajinal kanalın daralması
- Kas tonusunun artması
- Cinsel hazzın artması
- Vajinal sesin kaybolması
- Estetik görünümün düzelmesi
- Enfeksiyon riskinin azalması
- Özgüven artışı
Perineoplasti ile hasarlı, kötü görünümlü skar dokularını çıkarır, perineyi anatomik olarak yükseltir ve estetik olarak düzgün, fonksiyonel olarak kapalı bir vajina girişi oluştururuz. Bu kombinasyon, hastanın hem estetik kaygılarını giderir hem de cinsel fonksiyonlarını belirgin şekilde iyileştirir.
Tedaviler hakkında detaylı bilgi almak ve randevu oluşturmak için hemen bizimle iletişime geç!
İdrar torbası ve bağırsak sarkması (Sistosel ve Rektosel) cerrahisinde nasıl bir yol izlenir?
Halk arasında “idrar torbası sarkması” olarak bilinen sistosel, vajinanın ön duvarındaki fasyanın yırtılması veya esnemesi sonucu mesanenin vajinaya doğru fıtıklaşmasıdır. “Bağırsak sarkması” yani rektosel ise arka duvardaki desteğin kaybıyla rektumun vajinaya doğru bombeleşmesidir. Bu durumlar mekanik bir sorundur ve çözümü de mekanik bir onarım yani cerrahidir.
Uyguladığımız cerrahi yöntem “Kolporafi” olarak adlandırılır. Ön onarımda (Kolporafi Anterior), vajina ön duvarını açarak sarkan mesaneyi olması gereken yere, yukarı doğru itiyor ve gevşemiş olan fasyayı (puboservikal fasya) özel dikiş teknikleriyle katlayıp (plikasyon) sıkılaştırıyoruz. Bu işlemi, bol gelen bir elbiseyi daraltmaya benzetebilirsiniz. Arka onarımda (Kolporafi Posterior) ise benzer işlemi rektum ile vajina arasındaki fasya için uyguluyoruz.
Bu ameliyatların temel hedefleri şunlardır:
- Organları yerine koymak
- Fasyal desteği onarmak
- Vajinal aksı düzeltmek
- İdrar kaçırmayı önlemek
- Dışkılama fonksiyonunu düzeltmek
- Semptomları gidermek
Amacımız organları orijinal anatomik pozisyonlarına geri döndürmek ve fasyal desteği kalıcı olarak restore etmektir. Bazı ileri vakalarda, özellikle hastanın kendi doku kalitesi çok zayıfsa veya daha önce ameliyat olup nüks etmiş bir vakaysa, desteği artırmak için biyolojik veya sentetik mesh (yama) materyalleri de kullanabiliyoruz. Bu yamalar, dokunun içine yerleşerek yeni bir destek iskeleti oluşturur.
Rahim sarkması durumunda rahim alınmak zorunda mıdır ve Sakrospinöz Fiksasyon nedir?
Yıllarca rahim sarkması olan hastalarda ilk ve tek çözüm olarak rahmin alınması (histerektomi) düşünüldü. Ancak güncel jinekolojik yaklaşım ve modern cerrahi felsefe, “organ koruyucu” cerrahiyi önceler. Eğer rahimde kanser, kanser öncüsü lezyonlar, aşırı kanama yapan miyomlar gibi başka bir patoloji yoksa, sadece bağları gevşediği ve sarktığı için sapasağlam bir rahmi almaya gerek yoktur. Rahmin alınması pelvik taban yapısını daha da zayıflatabilir.
Bu noktada “Sakrospinöz Ligament Fiksasyonu (SLF)” dediğimiz, tarihçesi eski ama etkinliği kanıtlanmış çok güçlü bir yöntem uyguluyoruz. Bu işlemde, sarkan vajina kubbesini (eğer rahim alınmışsa) veya rahmin kendisini (uterus korunacaksa), pelvisin derinliklerinde bulunan ve son derece sağlam bir yapı olan “sakrospinöz bağa” kalıcı ve erimeyen dikişlerle asıyoruz. Bu bağ, kalça kemiğinin iç kısmında güvenli, hareketsiz bir liman gibidir:
Sakrospinöz fiksasyonun avantajları şunlardır:
- Rahmin korunabilmesi
- Vajinal yoldan yapılması
- Karın kesisi olmaması
- Hızlı iyileşme süreci
- Düşük ağrı skoru
- Vajinal derinliğin korunması
- Cinsel fonksiyonun devamı
İşlemi tamamen vajinal yoldan, karında herhangi bir kesi yapmadan gerçekleştiriyoruz. Bu teknik, vajinanın doğal uzunluğunu ve derinliğini korumamızı sağlar; yani cinsel hayatta herhangi bir kısalık sorunu yaşanmaz. Başarı oranları oldukça yüksektir. En büyük avantajı, karından yapılan açık ameliyatlara göre ağrının çok daha az olması, hastanede yatış süresinin kısalığı ve iyileşmenin daha hızlı gerçekleşmesidir.
Laparoskopik ve Robotik yöntemler (Kapalı Ameliyatlar) hangi durumlarda tercih edilir?
Teknolojinin cerrahiye entegrasyonu ile birlikte özellikle ileri evre, nüks etmiş veya daha kompleks sarkmalarda laparoskopik (kapalı) veya robotik cerrahileri sıklıkla tercih edebiliyoruz. Tıbbi literatürde “Sakrokolpopeksi” olarak adlandırılan bu yöntem rahim veya vajina sarkması tedavisinde dünya genelinde en yüksek başarı oranına sahip “altın standart” tedavi olarak kabul edilir.
Bu ameliyatta, karın bölgesinden açılan birkaç milimetrelik (genellikle 0.5 – 1 cm) küçük deliklerden kamera ve aletlerle girerek, vajina veya rahmi özel, vücutla uyumlu sentetik bir yama (mesh) aracılığıyla kuyruk sokumu kemiğinin hemen önündeki çok sağlam bir bağa (promontorium) asıyoruz. Bu yöntem cerraha derin pelvis içinde mükemmel, büyütülmüş bir görüş ve hassas manevra kabiliyeti sağlar.
Kapalı yöntemlerin sağladığı faydalar şunlardır:
- Yüksek başarı oranı
- Düşük nüks riski
- Minimal kan kaybı
- Daha az ağrı
- Küçük kesi izleri
- Erken taburculuk
- Vajinal aksın korunması
En büyük avantajı, vajinal aksın en doğal formunda ve uzunluğunda korunmasıdır. Özellikle genç, aktif cinsel yaşamı olan obezite sorunu bulunan veya doku desteği genetik olarak çok zayıf olan hastalarda bu yöntem oldukça başarılı ve kalıcı sonuçlar verir. Robotik cerrahi ise bu hassasiyeti bir üst seviyeye taşıyarak sinir koruyucu yaklaşımı maksimize eder.
Ameliyat sonrası iyileşme süreci nasıldır ve nelere dikkat edilmelidir?
Cerrahi başarısı sadece ameliyathanede bitmez; ameliyat sonrası dönemdeki bakım ve hastanın uyumu, onarımın kalıcılığı için en az cerrahın el becerisi kadar kritiktir. Genellikle hastalarımızı operasyon günü veya ertesi gün taburcu ederiz. Vajinal cerrahilerde karın kesisi olmadığı için, laparoskopik cerrahilerde ise kesiler çok küçük olduğu için ağrı kontrolü oldukça kolaydır ve hastalarımız kısa sürede ev içindeki basit aktivitelerine dönebilirler.
Ancak dokuların kaynaması, dikişlerin erimesi ve yamanın dokuyla bütünleşmesi için ortalama 6 ila 8 haftalık bir biyolojik iyileşme süresine ihtiyaç vardır. Bu dönem “koruma dönemi”dir. En önemli kural, karın içi basıncını artıracak her türlü hareketten kaçınmaktır.
İyileşme döneminde dikkat edilmesi gerekenler şunlardır:
- Ağır kaldırmamak
- Ikınmamak
- Kabız kalmamak
- Cinsel perhiz
- Vajinal duş yapmamak
- Havuz ve denize girmemek
- Ayakta duş almak
- Bisiklete binmemek
- Yoğun spordan kaçınmak
- Sigara içmemek
- Bol su tüketmek
- Lifli beslenmek
Hastalarımızın lifli gıdalarla (sebze, meyve, tam tahıllar) beslenmesini ve bol su içmesini özellikle isteriz; çünkü kabızlık ve tuvalette ıkınmak, yeni onarılmış narin dokulara büyük bir mekanik stres yükler ve dikişlerin açılmasına neden olabilir. Cinsel ilişkiye de doku iyileşmesi ve mukoza bütünlüğü sağlanana kadar (yaklaşık 6-8 hafta) ara verilmelidir. Hijyen açısından ayakta duş alınabilir, sabunlu su ile nazikçe dış temizlik yapılabilir ancak vajina içine su tutulmamalıdır.
Pelvik taban rehabilitasyonu ve fizyoterapinin tedavideki hayati rolü nedir?
Biz cerrahlar olarak bozulan anatomiyi düzeltir, sarkanı asar, yırtılanı dikeriz. Ancak fonksiyonu mükemmelleştirmek, kasların eğitimi ve güçlendirilmesiyle mümkündür. Bu nedenle tedaviyi bütüncül bir yaklaşımla ele alırız ve pelvik taban fizyoterapisini bu sürecin “olmazsa olmaz” bir parçası olarak görürüz. İster ameliyat olsun ister olmasın, zayıflamış, tembelleşmiş veya koordinasyonunu kaybetmiş kasların yeniden yapılandırılması şarttır.
Rehabilitasyon sürecinde, hastanın kaslarını doğru kullanmayı öğrenmesi, yani “kas hafızasını” geri kazanması için “Biofeedback” yöntemini kullanırız. Bu sistemde, vajina içine yerleştirilen özel sensörler kas aktivitesini ölçer ve bir bilgisayar ekranına yansıtır. Hasta, hangi kası ne kadar sıktığını, gevşetebilip gevşetemediğini ekranda grafik olarak görür. Böylece beynine doğru komut vermeyi öğretir ve yanlışlıkla karın veya kalça kaslarını sıkmak yerine, sadece pelvik tabanı çalıştırmayı öğrenir.
Rehabilitasyonun bileşenleri şunlardır:
- Biofeedback
- Elektriksel Stimülasyon
- Kegel egzersizleri
- Manuel terapi
- Nefes egzersizleri
- Postür eğitimi
- Mesane eğitimi
Ayrıca kas gücü çok zayıf olan veya kasını hiç hissedemeyen hastalarda “Elektriksel Stimülasyon (ES)” ile kaslara düşük akımlı uyarılar vererek pasif jimnastik yaptırırız. Kegel egzersizleri olarak bilinen pelvik taban egzersizlerinin bir uzman eşliğinde doğru teknikle öğrenilmesi, tedavinin başarısını ve kalıcılığını artırır.